Отечность — это состояние, при котором нарушается равновесие воды и электролитов в организме, в результате чего возникает набухание тканей. Такое состояние может быть вызвано различными причинами, включая повреждения, инфекции, аллергические реакции, сердечную или почечную недостаточность.
Симптомы отечности могут варьироваться в зависимости от ее причины и области поражения. Однако общими симптомами отека являются: увеличение объема тканей, появление отека вокруг глаз, отек конечностей, уплотнение кожи, затрудненное дыхание, утомляемость и слабость.
Основной метод лечения отека — это борьба с его причинами. Если отек вызван сердечной недостаточностью, то врач может рекомендовать принимать мочегонные препараты и прописать диету с ограничением потребления жидкости и соли. В случае аллергической реакции, применяются антигистаминные препараты и средства для локального применения. При почечной недостаточности важно проводить диализ и следить за балансом воды и электролитов.
Независимо от причин отека, важно обратиться к врачу для получения точного диагноза и назначения соответствующего лечения. В случае усугубления симптомов или появления новых, необходимо немедленно обратиться за медицинской помощью.
Виды отечности, их симптомы и методы лечения
Отек, или отечность, является частым симптомом различных заболеваний и состояний организма. Он характеризуется накоплением лишней жидкости в тканях, что приводит к их отечности и увеличению объема. В зависимости от причины и механизма развития, отеки бывают различных видов.
1. Периферический отек
Периферический отек возникает на конечностях, таких как ноги и руки. Он может быть вызван различными причинами, включая нарушения работы сердца, заболевания почек и печени, а также гормональные изменения. Симптомами периферического отека могут быть отечность, тяжесть и болезненность конечностей, а также увеличение объема тканей.
2. Легочный отек
Легочный отек является серьезным состоянием, когда жидкость начинает накапливаться в легких. Это может быть вызвано различными причинами, включая сердечную недостаточность, инфекции, травмы и определенные лекарственные препараты. Симптомами легочного отека могут быть кашель с примесью пенистой мокроты, одышка, учащенное дыхание и покраснение кожи.
3. Мозговой отек
Мозговой отек возникает, когда жидкость начинает накапливаться в мозге. Это может быть вызвано различными состояниями, включая травмы головы, инфекции, опухоли и нарушение кровообращения в мозге. Симптомами мозгового отека могут быть головная боль, тошнота, рвота, судороги, затруднение сознания и изменение поведения.
4. Ангионевротический отек
Ангионевротический отек характеризуется внезапной отечностью кожи, слизистых оболочек и подкожных тканей. Он может быть вызван аллергической реакцией на определенные пищевые продукты, лекарственные препараты, насекомых, а также стрессовыми и эмоциональными факторами. Симптомами ангионевротического отека могут быть отечность губ, языка и горла, зуд, покраснение кожи и затруднение дыхания.
Методы лечения отечности
Лечение отечности зависит от ее причины и видов. В некоторых случаях может потребоваться лечение основного заболевания, которое вызвало развитие отека. Однако существуют также общие методы лечения, которые могут помочь справиться с отеком:
- Ограничение потребления соли и жидкости для уменьшения задержки воды в организме;
- Носение компрессионного белья или использование эластичных бинтов для сжатия отекших тканей;
- Повышение активности и движения для стимуляции кровообращения и удаления лишней жидкости;
- Применение диуретиков для усиления выведения жидкости из организма;
- Разгрузка отекших тканей путем поднятия конечностей выше уровня тела.
Однако перед началом лечения отека рекомендуется проконсультироваться с врачом, чтобы определить его причину и выбрать наиболее эффективный подход к терапии.
Периферическая отечность
Периферическая отечность — это состояние, при котором наблюдается отек тканей конечностей, обычно вызванный задержкой жидкости в тканях.
Симптомы периферической отечности могут включать:
- Отек конечностей, особенно ног и ступней.
- Ощущение тяжести или напряжения в отекших областях.
- Болезненность или дискомфорт в отекших областях.
- Утомляемость и ощущение неприятного состояния.
Периферическая отечность может быть вызвана рядом различных факторов, таких как:
- Сердечная недостаточность, при которой сердце не может эффективно перекачивать кровь.
- Болезни почек, такие как хроническая почечная недостаточность или гломерулонефрит.
- Заболевания печени, такие как цирроз печени или аскитический синдром.
- Повышенное давление в венах конечностей, например, при тромбозе или хронической венозной недостаточности.
- Ожирение или беременность, которые могут вызывать давление на сосуды и затруднять кровообращение.
Лечение периферической отечности зависит от причины ее возникновения. Врач может назначить диуретики, чтобы усилить выведение жидкости, а также рекомендовать ограничить прием соли. В некоторых случаях может требоваться лечение основного заболевания, которое стало причиной отечности.
Для уменьшения шансов возникновения периферической отечности рекомендуется:
- Поддерживать здоровый образ жизни, включая регулярные физические упражнения и здоровое питание.
- Избегать длительного стояния или сидения в одной позе.
- Ограничивать потребление соли и жидкости.
- Следить за контролем веса и избегать ожирения.
- Следить за состоянием заболеваний, которые могут быть связаны с развитием отечности и своевременно получать лечение.
Важно обратиться к врачу, если отеки наблюдаются внезапно, сопровождаются болью или другими необычными симптомами, так как это может указывать на серьезное заболевание.
Причины периферической отечности
Периферическая отечность, или отеки, является одним из наиболее распространенных симптомов различных заболеваний и состояний. Ее характеризуют накопление жидкости в тканях, что приводит к их отечности и увеличению объема. Периферический отек может возникать как у отдельной части тела (например, ноги), так и распространяться на все жизненно важные органы и системы.
Существует множество причин развития периферической отечности, включая:
- Сердечная недостаточность — при сердечной недостаточности сердце не может эффективно сокращаться и перекачивать кровь по организму, что приводит к задержке жидкости в тканях.
- Болезни почек — такие заболевания, как хроническая почечная недостаточность или нефротический синдром, могут привести к задержке жидкости и солей в организме и, как следствие, к развитию отеков.
- Травмы и операции — после травмы или операции участок тела может развить отек из-за нарушения лимфатического дренажа или повреждения сосудов.
- Варикозная болезнь — при варикозной болезни вены неспособны эффективно транспортировать кровь из нижних конечностей обратно к сердцу, что может привести к отекам ног.
- Аллергические реакции — некоторые аллергические реакции, включая ангионевротический отек, могут вызвать отеки кожи и слизистых оболочек.
Определение причины периферической отечности требует комплексного подхода, включающего сбор анамнеза, физикальное обследование и проведение дополнительных исследований. Лечение отечности направлено на устранение основного заболевания и включает медикаментозную терапию, физиотерапию и улучшение образа жизни.
Симптомы периферической отечности
Периферическая отечность — это отек, который возникает в различных областях тела, таких как ноги, руки, лицо и живот. Такой отек обычно не связан с заболеваниями сердца или почек, но может быть вызван другими причинами, например, гормональным дисбалансом, неправильным питанием или аллергической реакцией.
Вот некоторые основные симптомы периферической отечности:
-
Отек ног — наиболее распространенный симптом периферической отечности. Отек ног проявляется в виде отека и утяжеления ног, которые могут быть болезненными при прикосновении. Утром отек обычно менее выраженный, но к вечеру становится более заметным.
-
Отек рук — отек рук проявляется в виде утяжеления и отека в области запястья и пальцев. Обычно повышенная утомляемость рук, затрудненное сгибание и расширение кистей.
-
Отек лица — отек лица проявляется в виде утяжеления и отека лица, особенно вокруг глаз и щек. Может быть также виден отек губ и языка. Отек лица может привести к затруднениям дыхания и проглотения.
-
Отек живота — отек живота проявляется в повышенной объемности живота, ощущение тяжести и дискомфорта. Может быть также отек мошонки у мужчин и отек лабия у женщин.
Если у вас появляются симптомы периферической отечности, рекомендуется обратиться к врачу для установления точного диагноза и назначения необходимого лечения.
Диагностика и лечение периферической отечности
Периферическая отечность – это состояние, при котором возникает отек (патологическое скопление жидкости) в периферических тканях, таких как ноги, руки, лицо. Оно может быть вызвано различными причинами, такими как сердечная недостаточность, заболевания почек, печени, а также нарушение лимфатического кровообращения.
Диагностика периферической отечности включает в себя несколько этапов. Врач проводит сбор анамнеза, выясняет симптомы и возможные причины отечности. Затем проводятся лабораторные исследования, такие как анализы крови и мочи, которые помогают выявить наличие воспалительных процессов, а также повышенный уровень солей или сахара. Также проводятся ультразвуковое исследование органов и систем, рентгенография, электрокардиография для выявления возможных нарушений.
Лечение периферической отечности зависит от выявленной причины. Оно может включать в себя следующие мероприятия:
- Изменение образа жизни: отказ от курения и употребления алкоголя, нормализация рационального питания, физическая активность, поддержание здорового веса;
- Применение медикаментозной терапии: назначение мочегонных и артериальных препаратов, препаратов, улучшающих микроциркуляцию, противовоспалительных средств;
- Компрессионная терапия: использование специальных эластичных бинтов, гольфов, чулков для улучшения кровообращения и уменьшения отечности;
- Лимфодренаж: проведение специальных массажных и физиотерапевтических процедур для улучшения лимфатического кровообращения;
- Хирургическое вмешательство: в некоторых случаях требуется оперативное вмешательство для устранения причины отечности, например, при наличии опухоли или сосудистых нарушений;
- Физиотерапия: применение лечебных упражнений, магнитотерапии, ультразвуковой и электрофорезной терапии с целью улучшения кровообращения, уменьшения воспаления и отечности.
Важно помнить, что для определения оптимального лечения периферической отечности необходимо обратиться к врачу. Только специалист сможет диагностировать причину отечности и прежде всего обратиться к устранению основной причины.
Легочная отечность
Легочная отечность — это острая или хроническая патологическая состояние, при котором происходит скопление жидкости в легких. Это может происходить из-за повышенного давления в капиллярах легочной системы или из-за повреждения легочной ткани.
Легочная отечность является серьезным заболеванием, которое может привести к нарушению обмена газов в организме и угрожать жизни пациента. Верхняя дыхательная тракт, органы дыхания, кровеносная система, головной мозг, почки, печень и другие органы могут пострадать от легочной отека.
Симптомы легочной отека могут включать:
- Кратковременное или продолжительное одышку
- Чувство сдавленности груди
- Синюшную окраску губ, ногтей или кожи
- Бледность кожи
- Слабость и утомляемость
- Быстрый и неритмичный пульс
- Ухудшение сна ночью из-за одышки
- Пенная мокрота, кровохарканье или кровь в мокроте
Для диагностирования легочной отека может потребоваться медицинское обследование, включая физическое обследование, анализы крови, рентгенографию грудной клетки и электрокардиографию.
Основные методы лечения легочной отека включают:
- Прием препаратов мочегонного действия для удаления избытка жидкости из организма
- Применение кислорода для поддержания нормального уровня кислорода в крови
- Применение лекарств, направленных на снижение давления в легочных капиллярах и снятие отека
- Коррекция основного заболевания, которое вызвало легочную отечность
- Диета с ограничением потребления соли и жидкости
Важно обратиться за медицинской помощью при появлении симптомов легочной отеки, так как это может быть опасным для здоровья и требовать срочного лечения.
Причины легочной отечности
Легочная отечность — это серьезное заболевание, при котором жидкость начинает скапливаться в легких, вызывая проблемы с дыханием и сердечной деятельностью. У этого состояния могут быть различные причины, которые могут варьироваться от сердечных проблем до пневмонии и заболеваний легких.
Вот некоторые из основных причин легочной отечности:
- Сердечная недостаточность: Одной из наиболее распространенных причин легочной отечности является сердечная недостаточность. В случае сердечной недостаточности, сердце не может эффективно качать кровь по организму, что приводит к накоплению жидкости в легких.
- Гипертоническая болезнь (гипертония): При повышении артериального давления может развиться легочная отечность. Повышенное давление в кровеносных сосудах может вызвать протекание жидкости в легкие.
- Пневмония: Запаление легких может порождать легочную отечность, особенно в тяжелых случаях. Воспаление и заражение легких могут вызвать повышенное образование жидкости в них.
- Бронхиальная астма: У людей с бронхиальной астмой атаки могут приводить к легочной отечности. Во время атаки, уровень жидкости в легких может увеличиваться, что вызывает удушье и затрудненное дыхание.
- Ожирение: Ожирение может стать фактором риска развития легочной отечности. Избыточный вес может нагружать сердце и легкие, вызывая нарушения в их функции и усиливая скапливание жидкости.
- Пулмональная эмболия: Образование тромбов в легочных артериях может блокировать кровоток и вызвать легочную отечность. Это серьезное состояние требует срочной медицинской помощи.
Важно понимать, что легочная отечность — это серьезное состояние, требующее медицинской помощи. Если у вас есть подозрение на легочную отечность, обратитесь к врачу, чтобы получить правильную диагностику и назначить лечение.
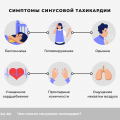
Симптомы легочной отечности
Легочная отечность является одним из наиболее серьезных и опасных осложнений в патологии сердечно-сосудистой системы. Она характеризуется накоплением экссудата в легких, что приводит к нарушению вентиляции и газообмена, а также снижению оксигенации крови.
Симптомы легочной отечности могут быть разнообразными и зависят от степени развития и тяжести заболевания. Основные признаки включают:
- Одышка и затруднение дыхания. Пациенты чувствуют приступы удушья, которые усиливаются при физической активности или находясь в горизонтальном положении. Затруднение дыхания может сопровождаться шумом при вдохе и выдохе.
- Кашель с мокротой. Возникает из-за образования слизи и экссудата в легких. Мокрота может быть розового или кровянистого цвета.
- Синюшность кожи и слизистых оболочек. Это связано с нарушением оксигенации крови и недостатком кислорода.
- Ощущение сдавливания в груди. Пациенты могут ощущать боль или дискомфорт в груди, вызванные нагрузкой на сердце и ограниченным притоком кислорода.
- Отеки. Легочная отёка может сопровождаться отеками ног, тучностью лица, отёчностью шейных вен.
- Частые мочеиспускание. При отёке, с появлением отёчности в области почек, у человека может учащаться мочеиспускание.
Если вы обнаружили подобные симптомы, обязательно обратитесь к врачу. Легочная отечность требует срочной медицинской помощи и комплексного лечения.
Диагностика и лечение легочной отечности
Диагностика легочной отечности производится с помощью комплексного подхода, который включает в себя:
- Анамнез и физическое обследование пациента. Врач собирает информацию о симптомах, присутствующих у пациента, подробности о предшествующих заболеваниях и чувствительности к определенным лекарственным препаратам.
- Лабораторные анализы. Включают в себя кровь и мочу, и могут помочь выявить наличие воспалительных процессов, аномалий в работе органов и уровня оксигенации крови.
- Инструментальные методы. К ним относятся рентгенография грудной клетки, эхокардиография (УЗИ сердца), спирометрия (измерение объема легких) и сердечная катетеризация (введение специального катетера для измерения давления в сердце и сосудах).
- Дополнительные методы. Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) позволяют получить более детальную информацию о состоянии легких и сердца.
Лечение легочной отечности зависит от причины ее возникновения и может включать в себя следующие методы:
- Применение медикаментозных препаратов, таких как диуретики (для удаления излишней жидкости из организма), препараты, улучшающие работу сердца, противовоспалительные и антибактериальные средства, антикоагулянты (препятствующие образованию тромбов в кровеносных сосудах) и другие.
- Изменение образа жизни, включая отказ от курения, регулярную физическую активность и здоровое питание.
- Кислородотерапия. В случае нарушения оксигенации крови пациентам могут назначаться процедуры постоянного или временного получения кислорода.
- Хирургическое лечение. В некоторых случаях может потребоваться операция для устранения основной причины легочной отечности, например, для замены или ремонта пораженных клапанов сердца или удаления опухолей.
Непосредственное лечение легочной отечности должно проводиться только под наблюдением и с согласованием с квалифицированным врачом. Самолечение может привести к серьезным последствиям для здоровья.
Мозговая отечность
Мозговая отечность — это состояние, при котором наблюдается скопление жидкости в мозге, что приводит к увеличению объема мозга и нарушению его функционирования. Отек мозга может возникнуть из-за различных причин, таких как травмы, инфекции, опухоли или нарушения кровообращения.
Симптомы мозговой отечности могут включать головную боль, тошноту, рвоту, изменение сознания, нарушение координации движений и нарушение зрения. В некоторых случаях могут возникать глухота, слабость или онемение в некоторых частях тела.
Лечение мозговой отечности может включать различные методы, в зависимости от причины и степени отека. В некоторых случаях может потребоваться хирургическое вмешательство для удаления опухоли или облегчения давления на мозг. Лекарственная терапия может использоваться для устранения воспаления и отечности.
Важно обратиться к врачу при первых признаках отека мозга, так как это состояние может быть опасным и требует немедленного лечения. Раннее обнаружение и своевременное лечение значительно повышают шансы на восстановление и улучшение состояния пациента.
Причины мозговой отечности
Мозговая отечность – это серьезное заболевание, которое характеризуется набуханием мозговой ткани вследствие скопления жидкости или воспаления. В таком состоянии ткани мозга начинают расширяться, что может привести к повреждению и даже смерти.
Это состояние может быть вызвано несколькими причинами, включая:
- Травма головы. После сильного удара в голову может произойти повреждение сосудов и тканей, что приводит к набуханию мозга.
- Сотрясение мозга. Это состояние возникает после сильного удара или резкой сотрясающей деятельности, которые вызывают временное нарушение работы мозга.
- Инсульт. При инсульте нарушается нормальное кровоснабжение мозга, что может привести к отеку.
- Инфекции. Различные инфекции, такие как менингит или энцефалит, могут вызвать воспаление мозга и набухание тканей.
- Опухоли головного мозга. Опухолевые процессы могут вызывать отек мозга в результате сдавления окружающих тканей и сосудов.
- Аллергические реакции. Ответ организма на аллергены может вызвать воспаление и набухание мозговой ткани.
При наличии мозговой отечности важно обратиться за медицинской помощью как можно скорее, так как это заболевание требует срочного лечения. Врачи могут применять различные методы для устранения отека мозга, включая применение медикаментов, дренаж спинномозговой жидкости или хирургическое вмешательство.
Симптомы мозговой отечности
Мозговая отечность — это состояние, при котором возникает отек тканей головного мозга. Оно может быть вызвано различными факторами, включая травму, инфекции, опухоли, гипоксию и другие. Симптомы мозговой отечности могут быть разнообразными и зависят от тяжести и местоположения отека.
Вот основные симптомы мозговой отечности:
- Головная боль: одним из наиболее распространенных симптомов мозговой отечности является сильная головная боль. Она часто имеет пульсирующий характер и может усиливаться в положении головы. Головная боль может быть постоянной или случайной, и может сопровождаться тошнотой и рвотой.
- Изменение сознания: отек мозга может приводить к изменению уровня сознания. В легких случаях пациент может испытывать сонливость или заторможенность, в то время как в более тяжелых случаях возможны судороги, кома или даже смерть.
- Судороги: мозговая отечность может вызывать судороги в результате раздражения или повреждения мозговых структур. Судороги часто сопровождаются непроизвольными движениями тела, задержкой дыхания и потерей сознания.
- Слабость и паралич: отек мозга может приводить к нарушению двигательных функций тела. Пациент может испытывать слабость, паралич или искаженный речевой аппарат.
- Потеря зрения: если отек мозга находится в районе зрительных нервов, пациент может испытывать размытость зрения, потерю поля зрения или даже полную слепоту.
- Расстройства речи: отек мозга может вызывать нарушение речи или неконтролируемые движения языка. Пациенты могут испытывать трудности с произношением слов или формированием осмысленных фраз.
Если вы заметили у себя или у своих близких подобные симптомы, вам необходимо срочно обратиться к врачу. В случае мозговой отечности, время может играть решающую роль для спасения жизни и предотвращения непоправимых последствий.
Вопрос-ответ:
Что такое отечность и как она проявляется?
Ответ: Отечность — это состояние, при котором возникает скопление жидкости в тканях организма. Она проявляется отеками, отстающими следами от пальца при надавливании, повышенной местной температурой и покраснением кожи.
Какие виды отечности существуют?
Ответ: Существуют различные виды отечности. Некоторые из них включают отечность конечностей, такую как отек ног или рук, отечность лица и отеки внутренних органов, таких как легкие или печень.
Какие симптомы чаще всего сопутствуют отечности?
Ответ: Отечность часто сопровождается симптомами, такими как утренняя скованность и жесткость, тяжесть в ногах или других конечностях, затрудненное дыхание, отсутствие аппетита и нарушение обычного цикла мочеиспускания.
Как можно лечить отечность?
Ответ: Лечение отечности зависит от ее причины. В некоторых случаях может потребоваться прием препаратов, который может помочь улучшить кровообращение или выведение жидкости из организма. Физиотерапия, компрессионные гольфы или повязки также могут быть полезны для снижения отека.
Когда следует обратиться к врачу при наличии отечности?
Ответ: Если отечность не исчезает или становится хуже, стоит незамедлительно обратиться к врачу. Также нужно обратиться к врачу, если отечность сопровождается одышкой, приступами, болями или если она появляется внезапно без видимых причин.