Вегетососудистая дистония (ВСД) – распространенное состояние, которое проявляется комплексом неприятных симптомов и часто возникает после стресса или воздействия экстремальных температур, особенно летом. Расстройство часто диагностируется у взрослых людей и может существенно ограничить их жизнь и активности.
В стадии обострения ВСД может проявляться ухудшением физического и эмоционального состояния. У людей с ВСД часто наблюдаются повышенная утомляемость, сонливость, слабость и головокружение. Пациенты могут испытывать нервозность, тревожность, панические атаки и беспокойство. Часто возникают сердцебиение, затруднение дыхания и повышенное потоотделение. В стадии обострения ВСД может стать наиболее затруднительным.
Летом ВСД обостряется из-за изменений в погодных условиях, воздействия солнечной радиации и повышенной температуры. Высокая влажность и жара могут усиливать симптомы расстройства. Пациенты часто сталкиваются с головной болью, головокружением, чувством жара. Кожа становится сухой, появляются отеки и покраснения. Расстройство может вызывать дисбаланс водно-солевого обмена и ухудшение общего самочувствия.
Важно отметить, что ВСД – диагноз, который следует обсуждать с врачом. Обострения расстройства требуют правильного лечения и профилактики. Летом важно соблюдать режим питья и избегать перегрева организма, особенно для людей, страдающих от ВСД.
Стадии ВСД после стресса или летом
Вегетососудистая дистония (ВСД) — это функциональное расстройство нервной системы, которое может возникнуть после стрессового периода или во время летних месяцев. В данной статье мы рассмотрим стадии ВСД после стресса или летом и основные симптомы, характерные для каждой из них.
Стадия возбуждения
Первая стадия ВСД после стресса или летом — стадия возбуждения. В этой стадии нервная система переходит в состояние повышенной активности, что приводит к ряду характерных симптомов:
- Тахикардия и повышенное артериальное давление — учащенное сердцебиение и повышенное давление на фоне повышенной нервной активности.
- Нервозность и тревога — постоянное чувство беспокойства и нервозности, которое может привести к психоэмоциональному расстройству.
- Головная боль и головокружение — расширение сосудов головного мозга и нарушение кровообращения могут вызывать головную боль и головокружение.
- Повышенная потливость — нарушение работы потовых желез приводит к повышенной потливости.
Стадия стабилизации
Вторая стадия ВСД после стресса или летом — стадия стабилизации. В этой стадии нервная система начинает восстанавливаться и возвращается к нормальному состоянию, однако симптомы ВСД могут сохраняться в более легкой форме:
- Усталость и снижение работоспособности — после периода стресса или жаркого лета возникает сильная усталость и снижение энергии.
- Мигрени и головная боль — нервная система все еще находится в процессе восстановления, поэтому периодически могут возникать мигрени и головная боль.
- Сонливость и нарушения сна — восстановление нервной системы может сопровождаться нарушениями сна и повышенной сонливостью.
- Изменения аппетита — нарушение работы нервной системы может приводить к изменениям аппетита, как его снижению, так и увеличению.
Стадия регенерации
Третья стадия ВСД после стресса или летом — стадия регенерации. В этой стадии нервная система полностью восстанавливается, и симптомы ВСД исчезают. Однако, чтобы достичь этой стадии, необходимо уделить особое внимание своему здоровью:
- Режим дня и сон — необходимо обеспечить себе регулярный режим дня и достаточный сон для полноценного восстановления нервной системы.
- Физическая активность и спорт — занятия спортом и физической активностью помогут уменьшить нервное напряжение и улучшить общую физическую и эмоциональную форму.
- Правильное питание — сбалансированное питание с достаточным количеством витаминов и микроэлементов поможет восстановить энергию и здоровье нервной системы.
- Релаксационные практики — медитация, йога и другие релаксационные практики помогут уменьшить стресс и восстановить психоэмоциональное равновесие.
В зависимости от индивидуальных особенностей организма, периоды каждой стадии ВСД после стресса или летом могут различаться как по длительности, так и по выраженности симптомов. Однако, в любом случае, важно обратиться к врачу для консультации и получения рекомендаций по диагностике и лечению ВСД.
Симптомы ВСД в стадии обострения
Вегето-сосудистая дистония (ВСД) – это расстройство, связанное с нарушением работы автономной нервной системы, которая отвечает за регуляцию внутренних органов и сосудов. Хотя ВСД может проявляться различными способами, в стадии обострения симптомы часто становятся более выраженными. Вот некоторые из них:
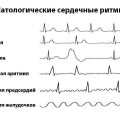
1. Нарушения сердечного ритма
При ВСД может наблюдаться учащенное сердцебиение, прерывистый пульс, ощущение пульсации в груди. В некоторых случаях может развиться синдром тахиаритмии – быстрый ритм сердечных сокращений.
2. Головокружение и обмороки
ВСД может вызывать частые головокружения, ощущение неустойчивости, затуманенное сознание и даже потерю сознания в ряде случаев. Это связано с нарушением кровообращения в мозге.
3. Боли в области сердца и живота
У многих пациентов с ВСД возникают боли в области сердца – острая или тупая, сжимающая или жгущая. Также могут возникать боли в животе – спазмы кишечника могут приводить к колющим болям.
4. Нарушения дыхания
Люди с ВСД могут испытывать затруднения с дыханием, ощущение недостатка воздуха, чувство удушья. Это связано с расстройствами в работы дыхательной системы.
5. Нарушения пищеварения
У пациентов с ВСД может наблюдаться запоры, диарея, тошнота, отрыжка и другие симптомы, связанные с нарушением пищеварения. Может возникать ощущение тяжести в животе после еды.
6. Нарушения сна
С ВСД связаны частые проблемы со сном, такие как бессонница, поверхностный сон, неполноценный сон, сновидения или кошмары.
Важно отметить, что ВСД – это хроническое заболевание, и симптомы могут изменяться со временем и под влиянием различных факторов. Если вы заметили у себя указанные симптомы или считаете, что у вас может быть ВСД, обратитесь к врачу для диагностики и назначения лечения.
Ощущение слабости и усталости
Одним из основных симптомов Вегетососудистой дистонии (ВСД) в стадии обострения или после стресса является ощущение слабости и усталости. При этом, человек может чувствовать постоянную усталость даже после небольших физических или умственных нагрузок.
Слабость и усталость часто сопровождаются общей апатией и потерей энергии. Человек может испытывать трудности с концентрацией, плохо справляться с повседневными задачами и быстро утомляться даже при выполнении простых действий.
Этот симптом ВСД часто усиливается в летний период, когда повышенная температура воздуха и влажность создают дополнительную физическую нагрузку на организм.
Следует отметить, что ощущение слабости и усталости при ВСД может быть физиологической реакцией на стресс и изменения в работе нервной системы. Однако, важно проконсультироваться с врачом для точного диагноза и выяснения причин своего состояния.
Для улучшения самочувствия рекомендуется следить за своим режимом дня, правильно питаться, заниматься физическими упражнениями, проводить время на природе и избегать стрессовых ситуаций. В случае необходимости, врач может назначить специальные препараты и процедуры, направленные на улучшение состояния нервной системы и снятие симптомов ВСД.
Нарушение сна и бессонница
Одним из распространенных симптомов вегето-сосудистой дистонии в стадии обострения после стресса или в летний период является нарушение сна и бессонница. Это состояние может быть вызвано различными факторами, связанными с психоэмоциональным стрессом, изменением внешней среды или нарушением работы нервной системы.
Постоянное чувство усталости и неудовлетворенности от сна, трудности с засыпанием, поверхностный и беспокойный сон – все эти проявления могут указывать на нарушение сна и бессонницу у взрослых с ВСД. Часто человек просыпается только через несколько часов после засыпания, испытывает ощущение, что не выспался и не отдохнул.
Бессонница и нарушение сна могут стать причиной дальнейшего ухудшения состояния пациента с ВСД. Недостаток качественного сна и его нерегулярность влияют на общую физическую и психоэмоциональную устойчивость организма, приводят к снижению работоспособности и нарушению концентрации внимания.
Для улучшения сна и борьбы с бессонницей во время обострения ВСД рекомендуется:
- Создать комфортные условия для сна: подобрать мягкую и удобную постель, проветрить помещение, выключить источники света и лишний шум.
- Регулярно заниматься физическими упражнениями, но не ближе чем за 2-3 часа до сна.
- Постараться избегать стрессовых ситуаций, осознать и найти способы дистанцирования и релаксации.
- Правильно организовать питание, исключив из рациона вечерние перекусы и сильный кофеин.
- Создать режим сна и бодрствования, стремиться приходить спать и вставать в одно и то же время.
В случае, если проблемы со сном не устраняются и негативно влияют на общее состояние, необходимо обратиться к специалисту. Врачи помогут определить причину бессонницы и предложат индивидуальные рекомендации по улучшению сна и устранению симптомов ВСД в стадии обострения.
Головные боли и мигрени
Головные боли и мигрени являются одними из самых распространенных симптомов в состоянии обострения вегетососудистой дистонии (ВСД) после стресса или в летний период. Они могут возникать как самостоятельно, так и сопровождать другие проявления ВСД.
Головные боли при ВСД могут иметь различную интенсивность и продолжительность. Они могут быть острыми, тупыми, пульсирующими, сжимающими. Часто боли локализуются в затылочной или височной области головы, но могут распространяться по всей голове или быть односторонними.
У пациентов с ВСД после стресса или в летний период могут возникать приступы мигрени. Мигрень характеризуется импульсивными головными болями, часто со сопутствующими симптомами, такими как тошнота, рвота, чувствительность к свету и звуку.
При ВСД головные боли и мигрени, как правило, возникают после физической или эмоциональной перегрузки, стресса, а также при изменениях погоды, особенно в жаркое время года.
Лечение головных болей и мигреней при ВСД может включать прием препаратов для облегчения симптомов и предотвращения приступов, а также изменение образа жизни и устранение факторов, способствующих обострению ВСД.
Важно помнить, что головные боли и мигрени при ВСД являются лишь симптомами, а не самостоятельным заболеванием. Поэтому для точной диагностики и назначения эффективного лечения необходимо обратиться к врачу.
Симптомы ВСД летом
Вегетососудистая дистония (ВСД) — это расстройство, которое может возникать из-за дисфункции автономной нервной системы. Лето — время, когда ВСД может проявляться или усиливаться у взрослых. Вот несколько симптомов ВСД, которые могут возникать летом:
- Повышенная потливость. В жаркую погоду симптомы ВСД, связанные с повышенной потливостью, могут усиливаться. Часто это сопровождается чувством неприятного дискомфорта из-за постоянного ощущения влажности и липкости кожи.
- Учащенное сердцебиение. Высокая температура и сильная жара могут вызывать ускоренное сердцебиение. Это может быть одним из симптомов ВСД, которые усиливаются летом.
- Головокружение и ощущение слабости. Жаркое летнее время может приводить к деидратации и снижению объема циркулирующей крови. Проблемы с обменом веществ, типичные для ВСД, могут усиливать эти симптомы.
- Усиленная реакция на стресс. Лето может быть периодом повышенного стресса на работе или в личной жизни. Люди с ВСД могут испытывать более сильные физические и эмоциональные реакции на стресс в жаркую погоду.
Если вы обнаруживаете у себя подобные симптомы ВСД, важно обратиться к врачу, который может провести диагностику и назначить соответствующее лечение. Необходимо также помнить, что избегание перегревания, регулярный отдых и умеренная физическая активность могут помочь управлять симптомами ВСД в летнее время.
Повышенная чувствительность к жаре
При ВСД (вегето-сосудистой дистонии) в стадии обострения после стресса или в летний период, многие взрослые страдают от повышенной чувствительности к жаре. Это можно объяснить нарушением работы автономной нервной системы, которая регулирует температуру тела и потовые железы.
Симптомы повышенной чувствительности к жаре могут быть самыми разнообразными:
- Частое исключение из комфортной зоны температуры
- Повышенное потоотделение даже при небольшой физической нагрузке или покое
- Ощущение дискомфорта и жары при нормальной или даже низкой температуре окружающей среды
- Сильное покраснение кожи
- Ощущение слабости и утомляемости при тепле
- Головокружение и нарушение координации при тепловом воздействии
Повышенная чувствительность к жаре может быть связана с дисрегуляцией автономной нервной системы, вызванной обострением ВСД после стрессового периода или повышенной нагрузки на организм в жару. Это может проявляться в нарушении работы потовых желез и центров терморегуляции.
Для снятия симптомов повышенной чувствительности к жаре рекомендуется:
- Избегать пребывания на прямом солнце в пик жары, особенно во время горячего солнечного дня.
- Носить легкую и свободную одежду из натуральных материалов, позволяющую коже дышать.
- Пользоваться солнцезащитными средствами с высоким уровнем защиты.
- Избегать физической активности в жаркое время суток, отдавая предпочтение утренним или вечерним занятиям.
- Увлажнять кожу при помощи специальных средств после душа или купания.
- Пить достаточное количество воды для поддержания гидратации организма.
- Принимать прохладные или теплые души для снятия чувства дискомфорта и охлаждения тела.
Если симптомы повышенной чувствительности к жаре сохраняются или усугубляются, рекомендуется обратиться к врачу, который сможет провести диагностику и назначить индивидуальное лечение.
Ухудшение работы сердца и дыхания
В состояниях обострения ВСД после стресса или в период летней жары наблюдается ухудшение работы сердца и дыхательной системы. Это связано с нарушением функций автономной нервной системы, которая отвечает за регуляцию сердечно-сосудистой и дыхательной систем.
Основные симптомы ухудшения работы сердца и дыхания при ВСД:
- Повышенная частота сердечных сокращений (тахикардия), которая может проявляться в виде ощущения сердцебиения или предсердных сокращений;
- Ощущение тяжести или давления в области сердца;
- Обмороки или предобморочные состояния;
- Одышка или затрудненное дыхание;
- Чувство недостатка воздуха;
Для облегчения ухудшения работы сердца и дыхания рекомендуется:
- Соблюдать режим работы и отдыха;
- Проводить регулярные физические упражнения;
- Избегать факторов, способствующих стрессам и напряжению;
- Соблюдать правильное питание;
- Проводить сеансы расслабления и медитацию;
Если симптомы ухудшения работы сердца и дыхания становятся интенсивными и длительными, необходимо обратиться к врачу для консультации и назначения лечения.
Проблемы с пищеварением
Одним из распространенных симптомов вегето-сосудистой дистонии (ВСД) в стадии обострения после стресса или летом являются проблемы с пищеварением. Дисфункция автономной нервной системы, которая является основной причиной ВСД, может негативно сказываться на работе желудка и кишечника.
Одним из распространенных симптомов вегето-сосудистой дистонии (ВСД) в стадии обострения после стресса или летом являются проблемы с пищеварением. Дисфункция автономной нервной системы, которая является основной причиной ВСД, может негативно сказываться на работе желудка и кишечника.
Одним из распространенных симптомов вегето-сосудистой дистонии (ВСД) в стадии обострения после стресса или летом являются проблемы с пищеварением. Дисфункция автономной нервной системы, которая является основной причиной ВСД, может негативно сказываться на работе желудка и кишечника.
- Одним из наиболее характерных проявлений является снижение аппетита.
- Пациенты могут испытывать ощущение тяжести и распирания в верхней части живота после приема пищи.
- Боль в животе и вздутие после еды также могут быть связаны с ВСД.
- Некоторые люди могут страдать от тошноты и рвоты, особенно при повышенном стрессе.
Кроме того, ВСД может вызывать снижение моторики желудка и кишечника, что приводит к замедлению процессов пищеварения. Это может вызывать запоры и ухудшение перистальтики.
Для снятия симптомов проблем с пищеварением при ВСД рекомендуется следующее:
- Соблюдать правильный режим питания и предпочтительно употреблять небольшие, но частые приемы пищи.
- Исключить из рациона острые и жирные продукты, а также крепкий кофе и алкоголь.
- Употреблять больше полезных продуктов, богатых клетчаткой, чтобы улучшить перистальтику и предотвратить запоры.
- Постараться избегать стрессовых ситуаций и применять методы релаксации, такие как йога или медитация, для снятия напряжения.
Если проблемы с пищеварением при ВСД не улучшаются или ухудшаются, рекомендуется обратиться за консультацией к врачу для назначения индивидуального лечения и корректировки режима питания.
| Симптомы проблем с пищеварением при ВСД: | Рекомендации для снятия симптомов: |
|---|---|
| Снижение аппетита | Соблюдать правильный режим питания и предпочтительно употреблять небольшие, но частые приемы пищи |
| Ощущение тяжести и распирания в животе после приема пищи | Исключить из рациона острые и жирные продукты, а также крепкий кофе и алкоголь |
| Боль в животе и вздутие после еды | Употреблять больше полезных продуктов, богатых клетчаткой, чтобы улучшить перистальтику и предотвратить запоры |
| Тошнота и рвота | Постараться избегать стрессовых ситуаций и применять методы релаксации, такие как йога или медитация, для снятия напряжения |
Что происходит с взрослыми
Стрессы и обострение симптомов ВСД могут сильно влиять на жизнь и организм взрослых людей. В данной статье мы рассмотрим основные изменения, которые могут происходить у взрослых во время обострения ВСД после стресса или летом.
Физические изменения:
- Учащенное сердцебиение и повышенное артериальное давление.
- Боли в области сердца, головные боли и головокружение.
- Нарушение сна, бессонница или, наоборот, сильное сонливость.
- Расстройства пищеварения, такие как запоры, диарея или изжога.
- Изменения аппетита: потеря или излишняя еда.
- Повышенное потоотделение и ощущение жары или холода.
Психологические изменения:
- Повышенная тревожность, страх, панические атаки.
- Мышечное напряжение и дрожь.
- Чувство усталости и снижение работоспособности.
- Раздражительность, нервозность и повышенная раздражительность.
- Снижение самооценки и чувства депрессии.
В эмоциональном плане взрослые могут столкнуться с чувством беспомощности и непонимания, также могут возникать проблемы в личной жизни, в работе или обучении. Обострение симптомов ВСД может затруднять выполнение привычных задач и повышать уровень стресса в жизни взрослых.
Как справиться с обострением ВСД:
- Обратитесь к специалисту — психотерапевту или неврологу.
- Попробуйте регулярно заниматься физическими упражнениями, такими как йога или плавание.
- Следите за здоровым питанием и употребляйте достаточное количество витаминов.
- Научитесь расслабляться и применять методы дыхания для снятия стресса.
- Избегайте сильных раздражителей, таких как крепкий кофе, алкоголь или никотин.
Важно помнить, что каждый организм индивидуален, поэтому необходимо слушать свое тело и принимать меры для улучшения самочувствия. Забота о своем здоровье и эмоциональном благополучии поможет взрослым пережить обострение ВСД после стресса или в жару летнего сезона.
Вопрос-ответ:
Что такое ВСД?
ВСД, или вегето-сосудистая дистония, это синдром, при котором нарушается работа вегетативной нервной системы, отвечающей за регуляцию всех внутренних органов. В результате возникают различные симптомы, такие как сердцебиение, потливость, головокружение, слабость и др.
Какие симптомы ВСД могут возникнуть после стресса?
После стресса у многих людей могут возникнуть симптомы ВСД, такие как повышенное сердцебиение, повышенный артериальный давление, головные боли, слабость и тяжесть в ногах, повышенная потливость и другие.
Какие симптомы ВСД возникают в стадии обострения летом?
В стадии обострения летом симптомы ВСД могут усиливаться и проявляться более ярко. Часто возникают такие симптомы, как повышенная потливость, сухость во рту, головокружение, тошнота, повышенная чувствительность к высоким температурам и изменениям атмосферного давления.
Что происходит с взрослыми при обострении ВСД после стресса или летом?
При обострении ВСД после стресса или летом, у взрослых могут возникать различные симптомы, включая повышенное сердцебиение, головную боль, головокружение, чувство слабости, потливость, тошноту и другие. Также могут возникать эмоциональные симптомы, такие как тревога, раздражительность и нарушения сна.
Как можно справиться с симптомами ВСД в стадии обострения после стресса?
Для справления с симптомами ВСД в стадии обострения после стресса можно попробовать такие методы, как расслабляющие упражнения, глубокое дыхание, медитация, умеренная физическая активность, избегание стрессовых ситуаций, полноценный сон и регулярный отдых. Важно также следить за своим питанием и избегать употребления алкоголя, кофеина и никотина.