Микроинфаркт или инфаркт малого объема — это сердечный приступ, который происходит в результате частичного закупоривания одной из маленьких артерий сердца. Этот вид инфаркта отличается от обычного инфаркта миокарда более легкими симптомами, но требует такой же серьезной медицинской помощи. Он также может служить предупреждающим сигналом о возможности развития более серьезных сердечно-сосудистых заболеваний.
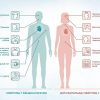
У мужчин и женщин могут быть различные первые признаки микроинфаркта. У мужчин часто возникают типичные симптомы, такие как сильная боль в груди, похожая на чувство прижима, а также боль, распространяющаяся на левую руку или шею. Они также могут испытывать одышку, тошноту, рвоту и потливость. У женщин симптомы микроинфаркта могут быть не такими явными. Они могут испытывать непроизвольные мышечные судороги, необычную слабость и утомляемость, ощущение необычной жары или холода, а также сильную дурноту или рвоту.
Очень важно понимать, что первые признаки микроинфаркта могут проявляться в разных формах и у разных людей. Если у вас возникли подозрения на микроинфаркт или другие сердечно-сосудистые проблемы, необходимо немедленно обратиться за медицинской помощью. Только врач сможет поставить правильный диагноз и предложить лечение, которое может предотвратить серьезные последствия.
Микроинфаркт: симптомы и признаки у мужчин и женщин
Микроинфаркт, или инфаркт малого масштаба, является ограниченным повреждением сердечной мышцы, вызванным недостаточным кровоснабжением. В отличие от полного инфаркта миокарда, микроинфаркт может проходить незаметно и не вызывать серьезных последствий. Однако, в некоторых случаях, микроинфаркт может являться предвестником более серьезных сердечных проблем.
Симптомы микроинфаркта:
- Боль в груди, которая может быть острая или давящая
- Ощущение сжатия или давления в области груди
- Боль, распространяющаяся на левую руку, плечо, шею или челюсть
- Ощущение удушья или затрудненного дыхания
- Сильная слабость или усталость
- Сильное потоотделение
- Тошнота или рвота
- Головокружение или обморок
Различия в симптомах у мужчин и женщин:
Хотя симптомы микроинфаркта у мужчин и женщин могут быть сходными, существуют и некоторые различия, которые важно учитывать. У женщин микроинфаркт может проявляться более незначительными симптомами, что может затруднять диагностику и повышать риск прогрессирования сердечной недостаточности.
У женщин симптомы микроинфаркта могут включать:
- Необъяснимая усталость
- Боль в спине, шее или челюсти
- Менопаузальные симптомы, такие как внезапные приливы крови и нерегулярные менструации
- Затрудненное дыхание при небольшой физической нагрузке
На что обратить внимание:
В случае появления описанных симптомов, особенно у людей с повышенным риском сердечно-сосудистых заболеваний (как у мужчин, так и у женщин), необходимо обратиться к врачу немедленно. Раннее обнаружение и лечение микроинфаркта может помочь предотвратить серьезные осложнения и улучшить прогноз для пациента.
Вместе с тем, не стоит волноваться из-за каждой незначительной боли или дискомфорта в груди, так как они могут быть вызваны и другими причинами. Однако, если вы обнаружили у себя необычные симптомы, лучше сразу проконсультироваться с врачом.
Первые сигналы микроинфаркта у мужчин
Микроинфаркт является одним из многочисленных типов инфаркта миокарда, который возникает в результате перебоев с кровоснабжением сердца. Следует отметить, что первые признаки микроинфаркта могут различаться у мужчин и женщин.
У мужчин первые сигналы микроинфаркта могут проявляться следующими способами:
- Ощущение давления и дискомфорта в груди. Мужчины могут описывать эти ощущения как грудную боль или жжение. Ощущения могут распространяться на левую руку, шею, челюсть и спину.
- Ощущение сжатия, стеснения или давления в груди, которое может продолжаться несколько минут или исчезать и снова появляться.
- Ощущение утомляемости, слабости или потери сил.
- Потливость, холодный пот.
- Ощущение удушья или затрудненного дыхания.
- Неправильный или быстрый пульс.
- Тошнота или рвота.
- Чувство страха, тревоги или паники.
Если у вас возникли подобные симптомы, особенно если они необычны или продолжительны, важно немедленно обратиться за медицинской помощью. Раннее обследование и лечение микроинфаркта помогает предотвратить серьезные осложнения и спасти жизнь.
Боль в груди
Боль в груди является одним из основных признаков микроинфаркта и требует немедленного обращения к врачу. Она может иметь различные характеристики и проявляться по-разному у мужчин и женщин.
У мужчин боль в груди, вызванная микроинфарктом, может проявляться как ощущение давления или сжатия. Часто боль распространяется на левую сторону груди и может перейти в левую руку, шею или челюсть. Мужчины также могут ощущать жжение или онемение в области груди. Боль может быть сопровождена чувством тяжести в груди или одышкой.
У женщин боли в груди при микроинфаркте часто проявляются не так явно, как у мужчин. Они могут быть более тупыми или приступообразными. Часто женщины ощущают неопределенные или легкие дискомфорт в области груди, который может распространяться на спину, шею, челюсть или руки. Также они могут испытывать утомляемость, тошноту или чувство одышки.
Боль в груди при микроинфаркте может длиться продолжительное время и не проходить отдыхом или приемом нитроглицерина. В случае возникновения подобных симптомов, необходимо немедленно обратиться к врачу или скорой помощи.
Одышка
Одышка — это один из возможных симптомов микроинфаркта у мужчин и женщин. Она может возникать как у пожилых людей, так и у молодых.
При микроинфаркте одышка может появиться внезапно и сопровождаться болью в груди или давлением. Часто она проявляется при физической активности или стрессе. В некоторых случаях, одышка может возникнуть даже в состоянии покоя.
Одышка может быть дыхательной природы, то есть человеку трудно дышать и он испытывает нехватку воздуха. Она может быть также сердечной природы, когда сердце не справляется с нагрузкой и не может обеспечить организм достаточным количеством кислорода.
Если у вас возникла одышка, особенно если она сопровождается болями в груди и другими признаками микроинфаркта, важно немедленно обратиться за медицинской помощью. Только врач сможет определить природу одышки и назначить необходимое лечение.
Частые причины одышки у мужчин и женщин
Одышка может быть вызвана различными причинами, включая:
- Сердечно-сосудистые заболевания
- Респираторные заболевания, такие как астма или хроническая обструктивная болезнь легких (ХОБЛ)
- Анемия или низкий уровень гемоглобина в крови
- Физическая неактивность
- Избыточный вес или ожирение
- Переутомление
- Стресс и тревога
Кроме того, одышка также может быть связана с употреблением определенных лекарственных препаратов или с несоблюдением лечебных назначений.
Когда обратиться к врачу?
Если у вас возникла одышка, особенно если она появляется внезапно, не исчезает или ухудшается со временем, важно обратиться к врачу. Желательно вызвать скорую помощь, если одышка сопровождается другими признаками микроинфаркта, такими как боль в груди, головокружение, тошнота или рвота.
Помните, что микроинфаркт требует немедленной медицинской помощи, поскольку его последствия могут быть серьезными. Не откладывайте поход к врачу и следуйте его рекомендациям.
Первые симптомы микроинфаркта у женщин
Микроинфаркт у женщин может иметь некоторые отличительные особенности в сравнении с микроинфарктом у мужчин. Женщины могут проявлять более размытые или неявные симптомы, которые могут быть легко приняты за обычные неприятные ощущения.
Ниже приведены некоторые из первых симптомов микроинфаркта, на которые женщины должны обратить внимание:
- Боль в груди: Женщины могут испытывать дискомфорт, давление, сжимающую или тянущую боль в груди. Однако, у некоторых женщин боли могут быть менее интенсивными или даже отсутствовать.
- Боль в шее, челюсти, руках или спине: Женщины могут испытывать боль или дискомфорт в этих областях, который может распространяться от груди.
- Кратковременное одышка: Женщины могут испытывать затрудненное дыхание или чувство нехватки воздуха.
- Сильная усталость: Женщины могут чувствовать сильную усталость, не связанную с физической активностью или недосыпанием.
- Тошнота, рвота или головокружение: Женщины могут испытывать эти симптомы, которые могут быть ошибочно связаны с обычной реакцией на стресс или индивидуальными особенностями.
- Боль в животе: У некоторых женщин микроинфаркт может вызывать боль в животе, которая может быть ошибочно принята за проблемы с желудком или кишечником.
- Чувство необычной слабости: Женщины могут чувствовать слабость или нетипичные ощущения, которые не могут быть объяснены другими факторами.
Важно отметить, что симптомы микроинфаркта у женщин могут быть более неявными и размытыми, поэтому легко их принять за другие проблемы со здоровьем. Если у вас возникают подозрения на микроинфаркт или вы испытываете интересующие вас симптомы, обратитесь к врачу для проведения диагностики и получения рекомендаций.
Необычная усталость
Микроинфаркты часто сопровождаются необычной усталостью, которая может быть отличной от обычной физической или умственной усталости. Некоторые люди описывают это чувство как «неистовую слабость» или «перегруженность»
Микроинфаркт вызывает усталость, так как сердце, которое отвечает за подачу кислорода и питательных веществ к органам и тканям, не может полностью выполнять свои функции. Это может быть особенно заметно во время физической активности или стрессовых ситуаций.
Когда человек испытывает необычную усталость, это может быть одним из первых сигналов микроинфаркта. Важно обратить внимание на другие признаки, такие как боль в груди, одышка, тошнота или рвота. Если вы испытываете необычную усталость в сочетании с другими симптомами, обратитесь к врачу как можно скорее.
| Симптомы микроинфаркта | Частота появления |
| Боль в груди | 70-80% |
| Одышка | 40-60% |
| Необычная усталость | 30-40% |
| Тошнота или рвота | 30-40% |
| Потливость | 20-30% |
Не стоит игнорировать необычную усталость, особенно если она сопровождается другими симптомами микроинфаркта. Обращайтесь к врачу для проведения диагностики и получения необходимого лечения. Внимательность к своему здоровью может спасти вам жизнь!
Болевые ощущения в верхней части тела
Болевые ощущения в верхней части тела могут быть одним из первых признаков микроинфаркта у мужчин и женщин. Эти ощущения могут возникать в области груди, шеи, плечах, руках или челюсти. Боли могут быть разной интенсивности — от легкой дискомфорта до острых и сильных болей.
Часто болевые ощущения при микроинфаркте в верхней части тела проявляются в виде ощущения сдавления, давления или жжения. При этом боли могут распространяться на большую площадь или оставаться локализованными в определенной области.
Ощущения боли в верхней части тела могут быть сопровождены другими симптомами, такими как одышка, слабость, тошнота или рвота. Если у вас возникли подобные ощущения, особенно если они продолжаются более 5-10 минут, обратитесь к врачу немедленно.
Головокружение и тошнота
Головокружение и тошнота могут быть первыми признаками микроинфаркта у мужчин и женщин. Они могут проявляться как отдельно, так и в комбинации друг с другом.
Головокружение — это ощущение потери равновесия, вертиго, покачивания. При микроинфаркте головокружение может возникать внезапно и сопровождаться ощущением нестабильности, головной болью и тошнотой.
Тошнота — это чувство отвращения к еде, ощущение тошноты, желание рвоты. При микроинфаркте тошнота может возникать внезапно, часто сопровождаться головокружением и неприятными ощущениями в груди.
Если у вас возникло головокружение и тошнота, особенно с другими симптомами, такими как головная боль, боль в груди, одышка, обратитесь к врачу немедленно. Необходимо принять меры для исключения микроинфаркта или других сердечно-сосудистых нарушений.
В случае подозрения на микроинфаркт, проводится комплексное обследование, включающее анализы крови, ЭКГ, УЗИ сердца и другие инструментальные методы, чтобы установить точный диагноз и назначить необходимое лечение.
Общие симптомы микроинфаркта
Микроинфаркт является менее тяжелой формой инфаркта миокарда, но все же требует внимания и медицинской помощи. Распознать микроинфаркт в начальной стадии может быть сложно, так как его симптомы могут быть не так очевидны.
Вот некоторые общие симптомы, которые могут возникнуть у мужчин и женщин при микроинфаркте:
- Боль в груди: Чувство давления, сдавления или жжения в области груди может быть одним из главных симптомов микроинфаркта.
- Боль, распространяющаяся по рукам и шее: Боль, которая распространяется по левой руке, правой руке или шее, может быть признаком микроинфаркта.
- Ощущение одышки: Затрудненное дыхание или ощущение нехватки воздуха может возникнуть при микроинфаркте.
- Слабость и усталость: Ощущение слабости или повышенной утомляемости может быть признаком микроинфаркта.
- Головокружение и потеря сознания: При микроинфаркте могут возникнуть головокружение и даже потеря сознания.
Важно отметить, что симптомы микроинфаркта могут отличаться у мужчин и женщин. У женщин симптомы могут быть более размытыми и проявляться не только в груди, но также в шее, спине, желудке или руках. У мужчин симптомы могут быть более типичными и проявляться в виде сильной боли в груди. В любом случае, при возникновении подозрений на микроинфаркт, необходимо обратиться к врачу для диагностики и лечения.
Вопрос-ответ:
Какие могут быть первые признаки микроинфаркта у мужчин?
Первые признаки микроинфаркта у мужчин могут включать: ощущение давления в груди, боль в груди, которая распространяется в левое плечо и зубы, утрата силы или слабости, одышка, обильное потоотделение.
Какие симптомы микроинфаркта можно наблюдать у женщин?
У женщин первые признаки микроинфаркта могут быть не так очевидными. Они могут включать: недомогание, утомляемость, сильные головные боли, тошноту, рвоту и неправильное сердцебиение.
Какие другие симптомы могут сопровождать микроинфаркт?
Помимо основных симптомов, микроинфаркт может проявляться симптомами, такими как головокружение, потеря сознания, онемение в левой руке или ноге, панические атаки или тревога.
Каковы возможные причины возникновения микроинфаркта?
Основной причиной микроинфаркта является блокировка артерий, обеспечивающих кровоток к сердцу. Это может произойти из-за образа жизни с низкой физической активностью, ожирением, курением, высоким артериальным давлением, высоким уровнем холестерина и сахара в крови.
Каковы возможные осложнения после микроинфаркта?
После микроинфаркта могут возникнуть серьезные осложнения, такие как аритмия сердца, сердечная недостаточность, образование тромбов, инсульт, повреждение клапанов сердца и даже смерть.
Что делать, если у меня есть подозрение на микроинфаркт?
Если у вас есть подозрение на микроинфаркт, немедленно вызовите врача или скорую помощь. Важно не откладывать и не надеяться, что все пройдет само собой. Чем раньше вы получите медицинскую помощь, тем больше шансов на разрешение проблемы и спасение жизни.